- Curso breve de microformación: Leishmaniosis
patrocinado por:

Contenidos
Haz clic en los distintos apartados para ir al contenido
LETI Pharma
Curso breve de microformación: Leishmaniosis

Lorem ipsum dolor sit amet
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Nulla malesuada tincidunt dignissim. Nullam erat sem, egestas at diam vitae, elementum blandit sem. Vestibulum nec pulvinar lectus.

Lorem ipsum dolor sit amet

Lorem ipsum dolor sit amet
Lorem ipsum dolor sit amet, consectetur adipiscing elit. Nulla malesuada tincidunt dignissim. Nullam erat sem, egestas at diam vitae, elementum blandit sem. Vestibulum nec pulvinar lectus.

Lorem ipsum dolor sit amet
Curso breve
Microformación vía WhatsApp
Leishmaniosis
Patrocinado por LETI Pharma

Maria Garcia Torres
LV, Dipl. ECVIM-CA (Medicina Interna), Responsable del Servicio de Medicina Interna Hospital Veterinari Montjuïc.

Curso breve de microformación: Leishmaniosis
Parte 1

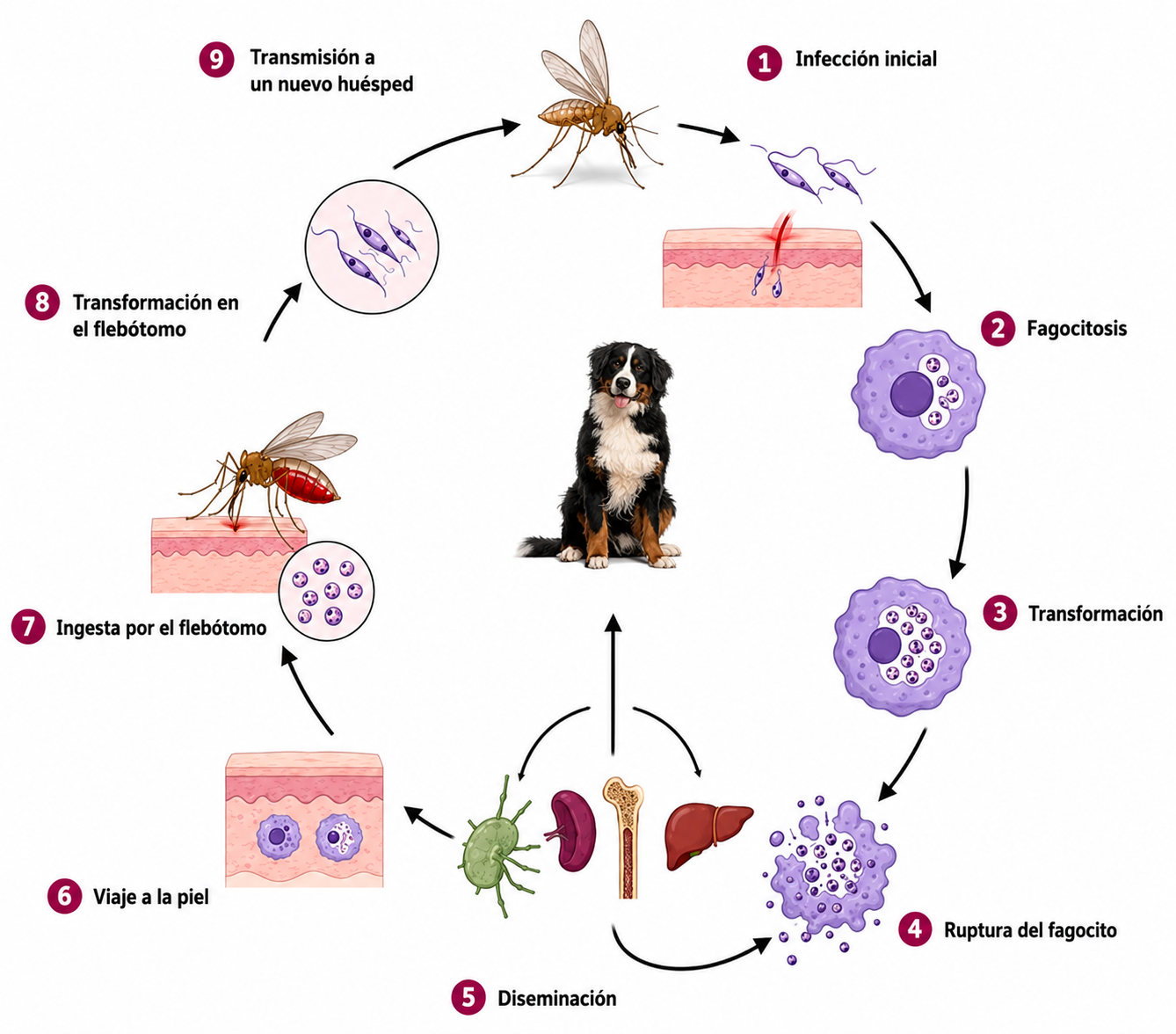
1. Ciclo de la Leishmania
La infección empieza cuando los promastigotes de Leishmania se inoculan en la dermis del animal a través de la picadura del flebótomo y son fagocitados por los fagocitos regionales, donde evolucionan a una fase aflagelar (amastigotes) y empiezan a multiplicarse. La presencia de múltiples amastigotes intracelulares lleva a la ruptura del fagocito, liberando los amastigotes que penetran en otras células y se diseminan al linfonodo regional y a los órganos hemolinfáticos (bazo, médula ósea e hígado), consiguiendo la infección sistémica.
Tras un periodo de incubación, los amastigotes viajan a la piel y son absorbidos por un flebótomo cuando éste ingiere la sangre del animal. En el flebótomo, los amastigotes se convierten en promastigotes y son introducidos en la piel de un nuevo huésped tras la picadura.
2. Pregunta: ¿Cualquier animal infectado por Leishmania sufre la enfermedad?
No todos los animales infectados por Leishmania desarrollan la enfermedad. Aquellos animales capaces de controlar la infección y mantenerse subclínicos por largos periodos de tiempo o de por vida, son considerados clínicamente resistentes (infectados); mientras que aquellos predispuestos a sufrir signos clínicos son considerados clínicamente susceptibles (enfermos). La resistencia o susceptibilidad depende del equilibrio entre la respuesta inmune Th1 (respuesta celular) o Th2 (respuesta humoral). La progresión de la infección por Leishmania a la enfermedad clínica está caracterizada por una depresión en la inmunidad celular y un exceso de inmunidad humoral.
3. Signos clínicos
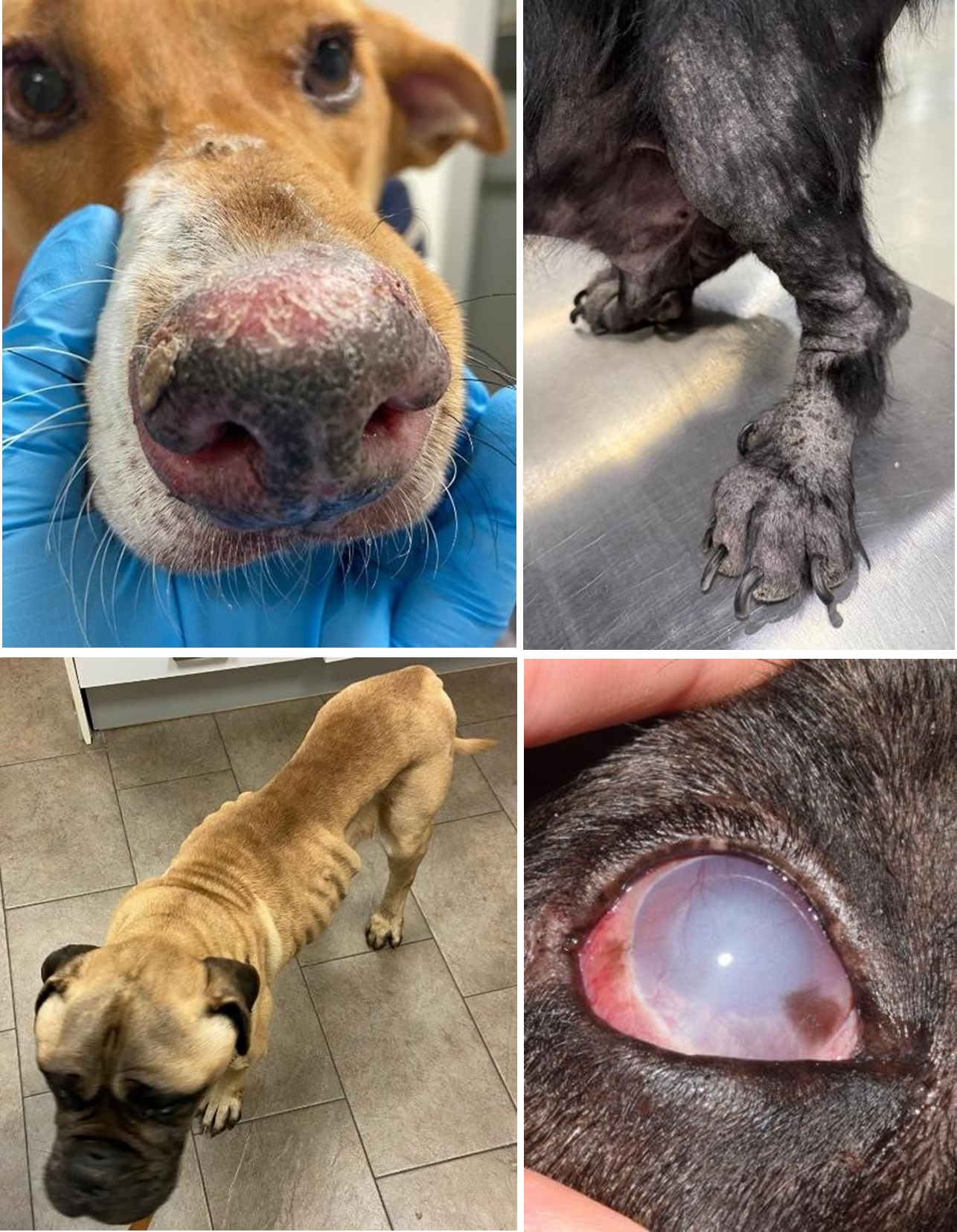
La leishmaniosis se considera una enfermedad sistémica, por lo que puede afectar a cualquier órgano y se manifiesta con una multitud de signos clínicos:
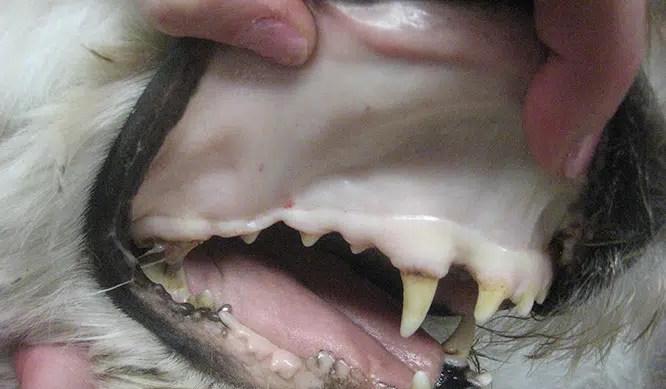
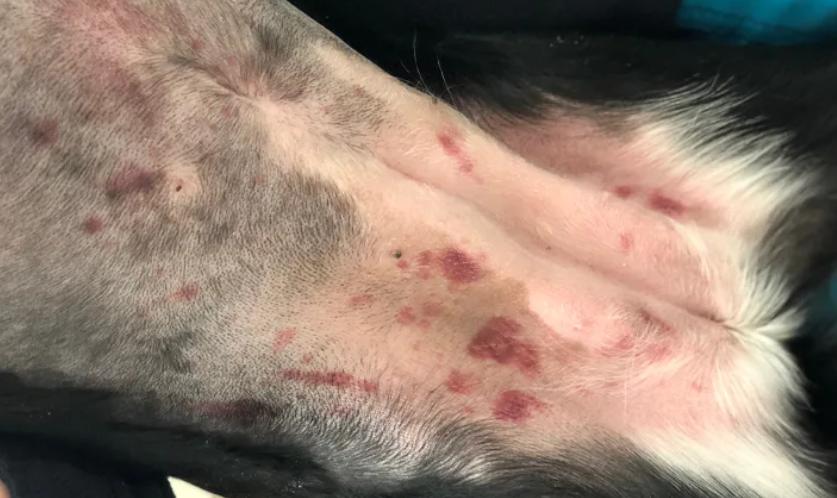
- Signos dermatológicos (56-90 %): dermatitis descamativa, ulcerativa, nodular, proliferativa, papular y pustular, alteraciones ungueales (onicogriposis), hiperqueratosis,
- Signos oculares (16-80,5 %): conjuntivitis, blefaritis, queratoconjuntivitis, uveítis, glaucoma, panoftalmitis, granulomas,
- Signos sistémicos: pérdida de peso, atrofia muscular, apatía, anorexia, diátesis hemorrágica (especialmente epistaxis), linfadenomegalia, esplenomegalia, fiebre, alteraciones en la locomoción (neuralgia, poliartritis, miositis, osteomielitis…), signos digestivos, etc.
4. Audio: Diagnóstico I
5. Audio: Diagnóstico II

Curso breve de microformación: Leishmaniosis
Parte 2

6. Alteraciones laboratoriales: HEMOGRAMA
- Línea roja: la alteración más frecuente es la anemia (67 %), generalmente leve/moderada, normocítica, normocrómica, no La patogenia es multifactorial (inflamación crónica, reducción en la producción de eritropoyetina secundaria a daño renal, hemólisis, etc.).
- Línea blanca: el 26 % de los perros tienen linfopenia, aunque en un 24 % se detecta leucocitosis, por lo general neutrofílica.
- Línea plaquetar: el 30 % de los perros pueden tener trombocitopenias leves/moderadas, aunque se considera que es menos frecuente en aquellos casos que se descartan otras comorbilidades que causan La patogenia es multifactorial (destrucción inmunomediada, consumo secundario a hipercoagulabilidad por la pérdida renal de antitrombina III, o supresión en la producción medular).
7. Alteraciones laboratoriales: BIOQUÍMICA + URIANÁLISIS
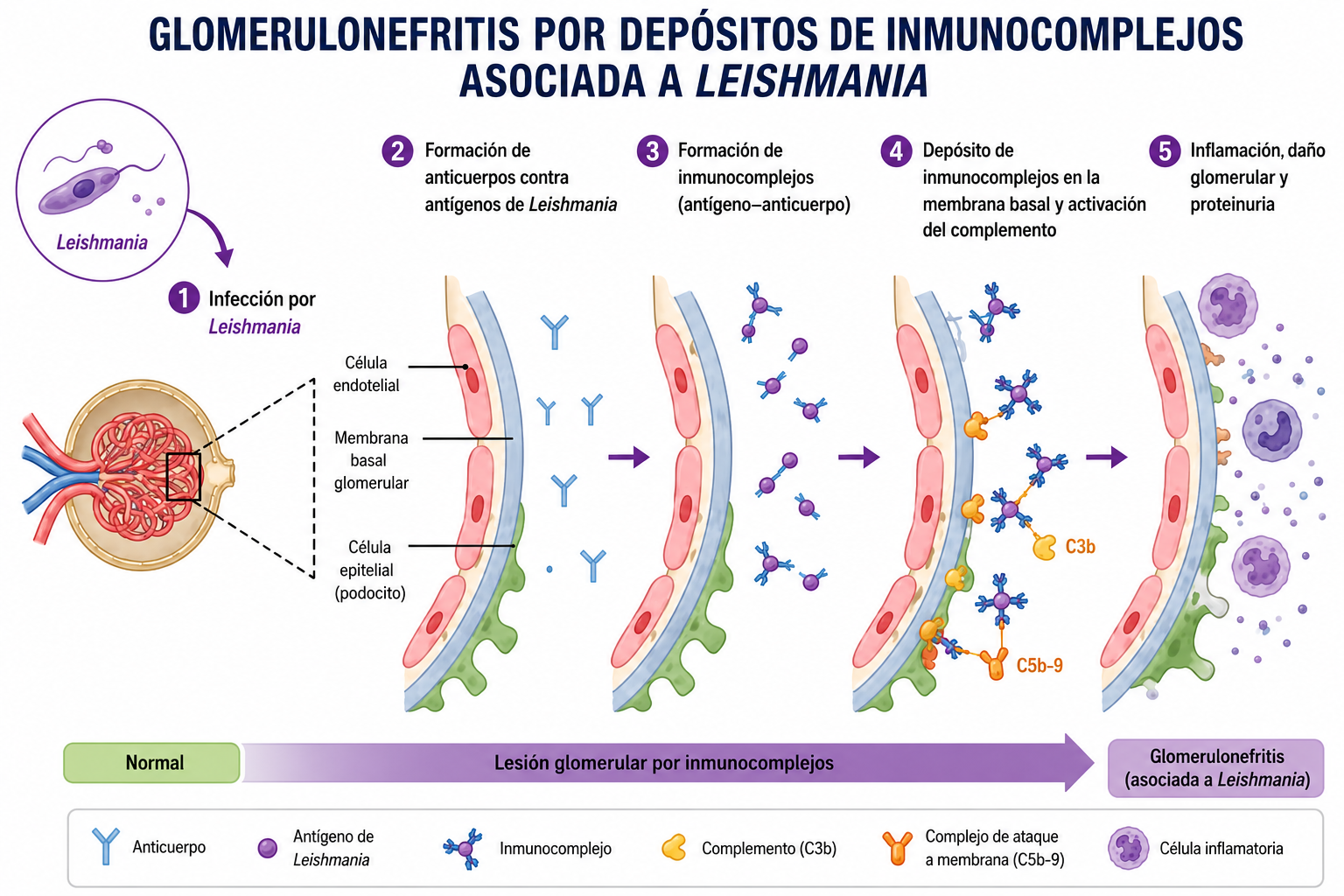
- Disfunción renal: el depósito de inmunocomplejos en los glomérulos puede inducir una glomerulonefritis que cause una nefropatía proteinúrica (71,5-85 %), y que acabe progresando a una disfunción renal con azotemia (16-38 %) e isostenuria. El fallo renal es la principal causa de muerte en perros con leishmaniosis. La creatinina no es un marcador suficientemente sensible para detectar fases precoces de daño renal, por lo que existen marcadores precoces de reducción de la TFG como cistatina C sérica, SDMA, etc. También existen marcadores urinarios de disfunción tubulointersticial como la cistatina C urinaria, GGT y N-acetil-beta-N-glucosaminidasa.
- Otros: incrementos de transaminasas hepáticas o marcadores pancreáticos.
Alteraciones laboratoriales: BIOQUÍMICA
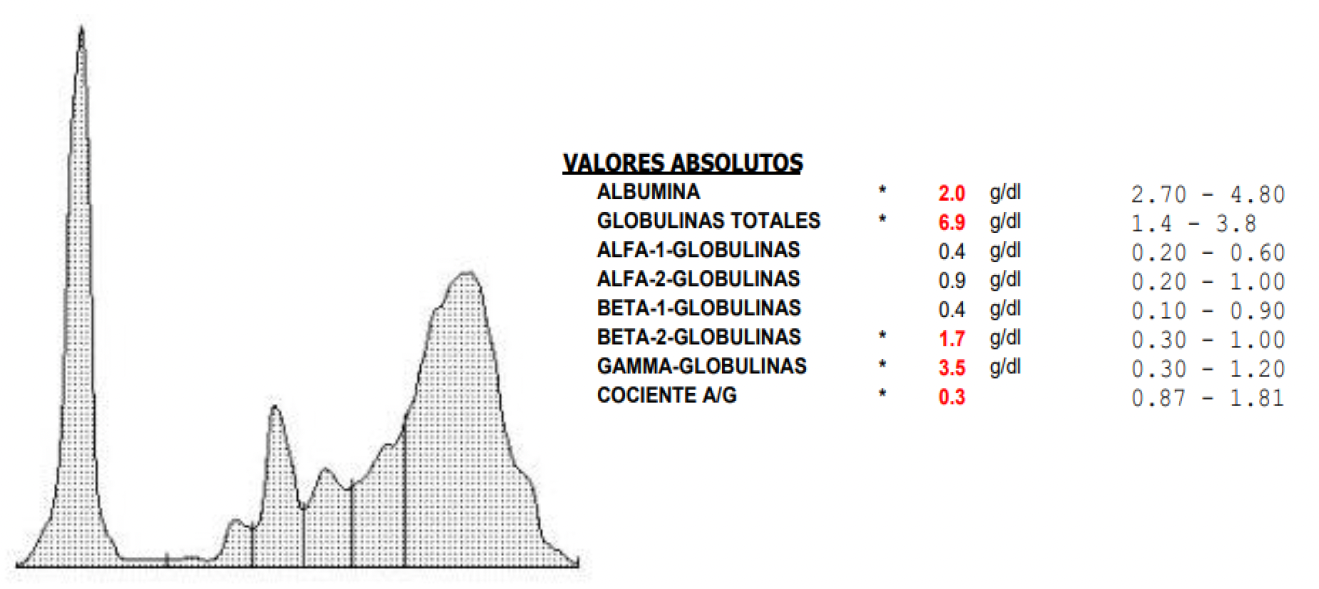
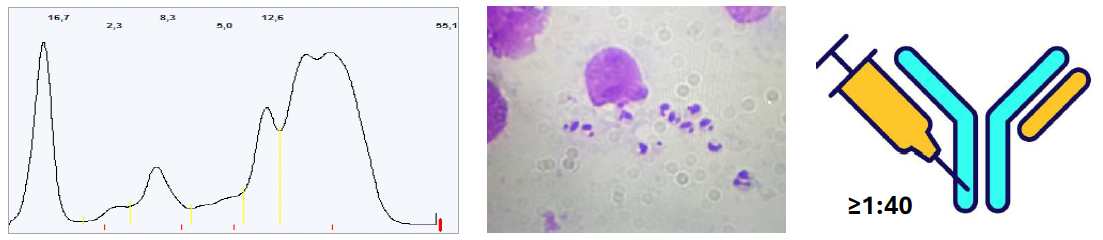
- La alteración bioquímica más prevalente es la hiperproteinemia (63,3-72,8 %) con hiperglobulinemia (76-100 %) e hipoalbuminemia (68-94 %) (la ratio albúmina/globulina baja es una de las pruebas más sensibles). Por lo general es una hiperglobulinemia policlonal con predominancia de beta y gamma (tal y como podemos ver en la imagen). La etiología de la hipoalbuminemia es multifactorial (proteinuria secundaria al daño glomerular y secundaria a la respuesta inflamatoria por tratarse de una proteína de fase aguda negativa).
- También pueden evaluarse otras proteínas de fase aguda: incremento C reactiva, ferritina, ceruloplasmina, serum amiloide A y haptoglobina, y reducción en albúmina, transferrina y paraoxonasa 1 (PON1).
Test microbiológicos: CITOLOGÍA
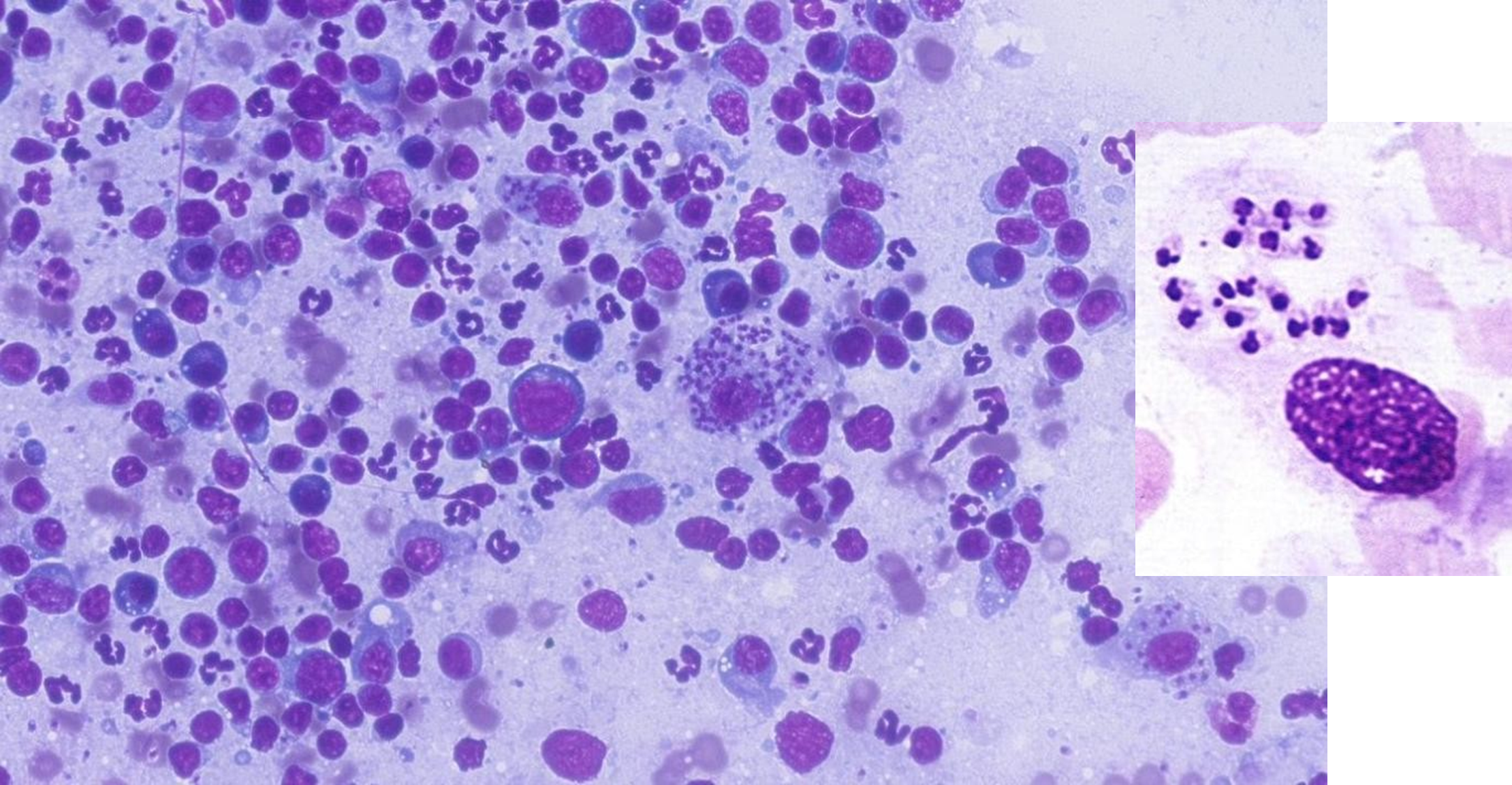
Vemos una linfadenitis piogranulomatosa con amastigotes de Leishmania en el interior de los macrófagos.
La citología se basa en la detección de amastigotes de Leishmania en el citoplasma de los macrófagos, así como una inflamación granulomatosa o piogranulomatosa asociada o no a una infiltración linfoplasmocítica. Los amastigotes miden de 1-4 µm de largo y 1-2 µm de ancho, y contienen un núcleo prominente y un kinetoplasto.
Pueden realizarse a partir de muestras de médula ósea, bazo, linfonodos, piel u otros órganos o fluidos afectados. La especificidad puede llegar a ser del 100 % en función de la experiencia, pero la sensibilidad máxima es del 80 %, ya que el número de amastigotes visibles puede ser bajo.
Test microbiológicos: HISTOPATOLOGÍA
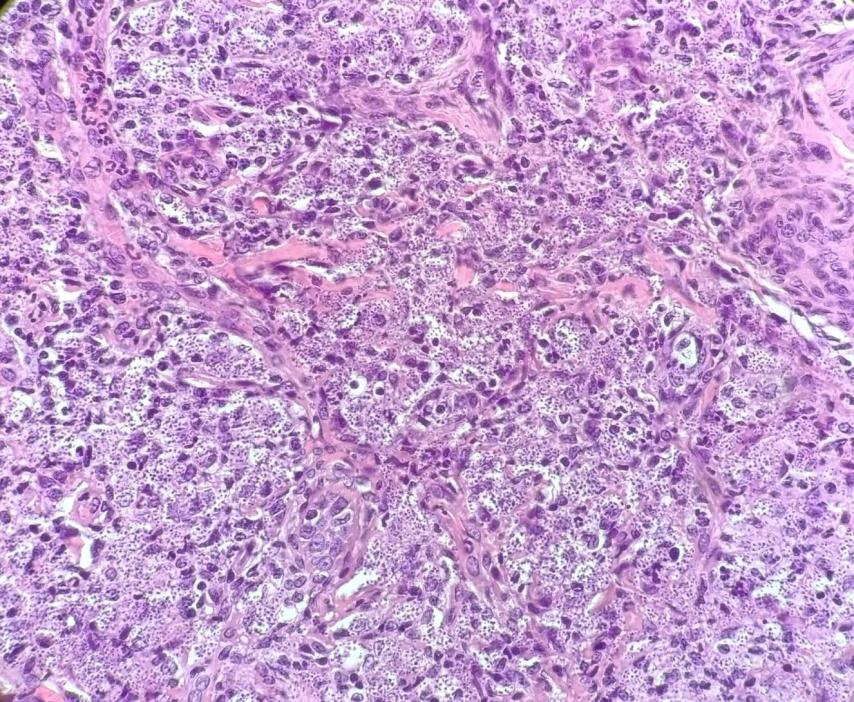
Vemos un infiltrado difuso de macrófagos sin atipias celulares ocupando la pulpa roja del bazo (esplenitis granulomatosa) con estructuras compatibles con amastigotes de Leishmania intracelulares.
En la histopatología, muy similar a la citología, suele detectarse una reacción inflamatoria de tipo granulomatosa, piogranulomatosa o a veces linfoplasmocítica. Pueden detectarse amastigotes en el citoplasma de los macrófagos. Tiene una sensibilidad y especificidad similar a la citología. Puede usarse la inmunohistoquímica con el objetivo de aumentar la sensibilidad en la detección de amastigotes.
Puede realizarse a partir de muestras de cualquier órgano afectado.

Curso breve de microformación: Leishmaniosis
Parte 3

11. Test microbiológicos: SEROLOGÍA
Se basa en la detección de anticuerpos contra Leishmania. IFA y ELISA son las técnicas más usadas en la clínica.
Tienen buena especificidad y sensibilidad (ambas cercanas al 100 %).
Un resultado positivo en un paciente que vive en áreas endémicas no implica que el paciente esté enfermo, ya que no permite distinguir entre una infección clínica y una subclínica. Generalmente en infecciones subclínicas las titulaciones son negativas/bajas y en infecciones clínicas suelen ser altas (una titulación se considera alta si es ≥4 veces superior al valor de referencia del laboratorio).
Puede haber falsos positivos secundarios a la vacunación, y reacciones cruzadas con otros agentes infecciosos (otras especies de Leishmania y Trypanosoma, Babesia y Erlichia canis), y falsos negativos por seroconversión tardía.
12. Pregunta: ¿En qué consiste y cómo podemos interpretar una serología cualitativa?
La serología cualitativa proporciona un resultado positivo o negativo. Tiene una sensibilidad y especificidad variable (30-70 % y 80-95 %, respectivamente). Un resultado negativo puede tratarse de un negativo real, titulación baja o falso negativo. Un resultado positivo suele encontrarse en titulaciones altas.
Uso limitado en pacientes con sospecha de leishmaniosis: un resultado positivo lo debemos completar con una serología cuantitativa para obtener una titulación; mientras que un resultado negativo, debido a la baja sensibilidad, debemos cuestionar el diagnóstico y confirmar mediante la realización de una serología cuantitativa +/- otros métodos adicionales de diagnóstico.
13. Test microbiológicos: PCR
Se basa en la detección de material genético de Leishmania en tejidos.
La PCR realizada a partir de muestras de médula ósea, linfonodo, bazo o lesiones cutáneas son las más sensibles y específicas para el diagnóstico de leishmaniosis, mientras que muestras de sangre u orina son menos sensibles.
Las técnicas más sensibles son las que usan como target el ADN del kinetoplasto (kDNA). La real-time PCR permite cuantificar la carga parasitaria.
Es importante tener en cuenta la diferencia entre animales infectados y enfermos cuando interpretamos una PCR: la detección de ADN indica que el perro está infectado, y la correlación entre infección y enfermedad se debe basar en la presencia de signos clínicos y anomalías laboratoriales.
14. Clasificaciones clínicas basadas en las alteraciones clínico-patológicas y métodos microbiológicos:
- Clasificación según Canine Leishmaniosis Working Group (CLWG):
- Perros expuestos: perros sanos, sin alteraciones laboratoriales, titulaciones bajas y PCR y/o citología
- Perros infectados: perros sanos, sin alteraciones laboratoriales, pero con PCR y/o citología
- Perros enfermos: perros infectados con signos clínicos o alteraciones
- Perros gravemente enfermos: perros enfermos con una condición grave, condiciones concomitantes o no responsivos a
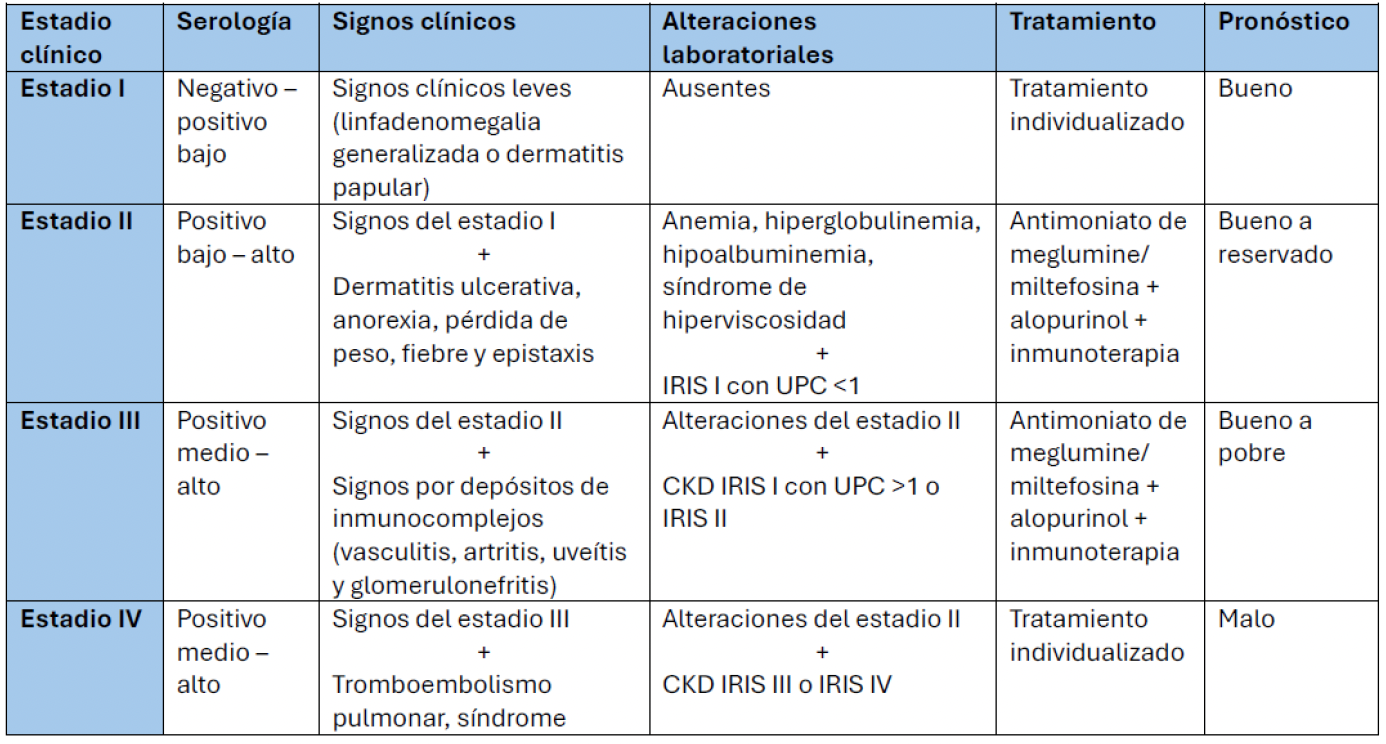
- Clasificación según Leishvet (ver tabla):
- Estadio I: enfermedad leve.
- Estadio II: enfermedad moderada.
- Estadio III: enfermedad grave.
- Estadio IV: enfermedad muy grave.
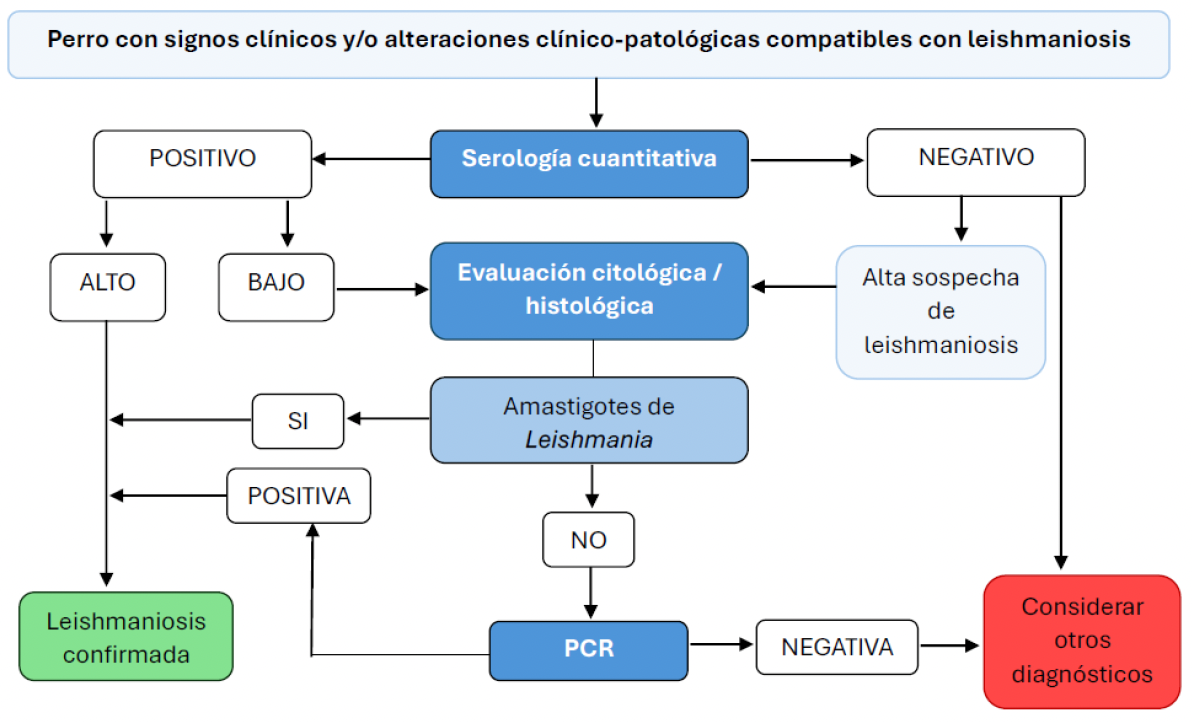
15. Interpretación de los métodos diagnósticos en pacientes con signos clínicos compatibles con leishmaniosis:
En un paciente con signos clínicos y alteraciones analíticas compatibles con leishmaniosis, una titulación elevada apoya al diagnóstico; en cambio, con una titulación negativa o baja se deberían buscar métodos de diagnóstico adicionales para confirmar o descartar la enfermedad. Por lo general, el primer método adicional suele ser la detección de amastigotes de Leishmania mediante citología o histopatología. La detección de estos permite confirmar la leishmaniosis, pero en caso de que no se detecten deberíamos ampliar con una PCR, cuyo resultado positivo en un paciente con signos compatibles también confirma la enfermedad. El resultado negativo nos deberá hacer considerar otros posibles diagnósticos diferenciales.
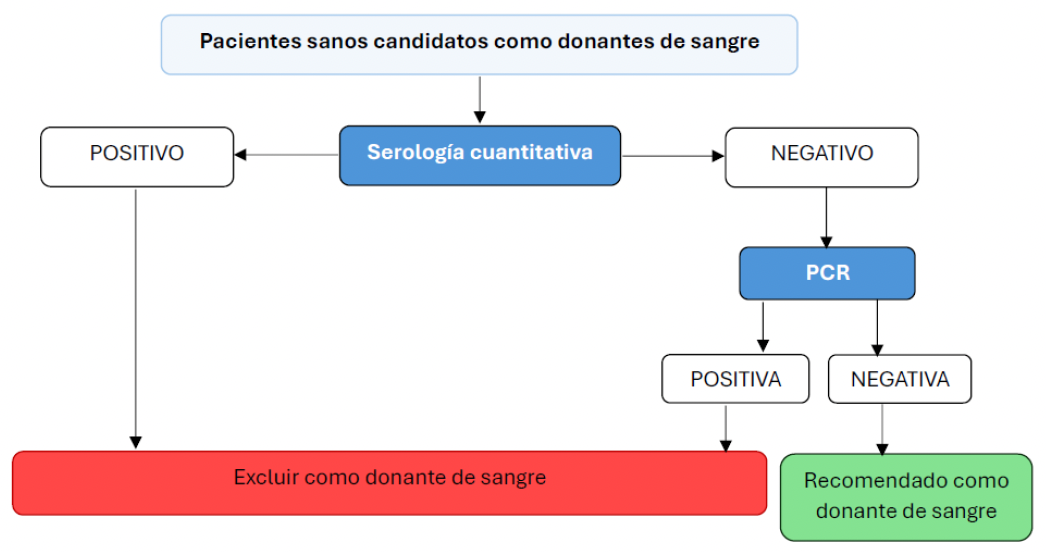
16. Interpretación de los métodos diagnósticos en pacientes sanos (estadiaje / donantes):
En pacientes sanos se recomienda usar serología de forma única o combinada con PCR (si quieren ser usados como donantes o si tienen serologías positivas). No se recomienda usar únicamente la PCR ya que la presencia de ADN de Leishmania en la sangre o tejidos de un animal sano es sinónimo de infección, pero no de enfermedad. Titulaciones elevadas en pacientes con PCR positivas pueden indicar que un animal infectado acabe desarrollando signos en un futuro.
Por lo general, perros sanos seropositivos deben confirmarse con una prueba de seguimiento (serología o PCR). Cuando se confirman deben ser monitorizados mediante control clínico, analítico y serológico para evaluar la posible transición de infección a enfermedad.

Curso breve de microformación: Leishmaniosis
Parte 4

17. Audio:
18. Pregunta: ¿Cómo usamos los métodos diagnósticos en la monitorización de la enfermedad?
- Efectos tóxicos: monitorizar el sedimento urinario por la posible formación de cristales de xantina secundarios a
- Estado clínico: monitorizar la enfermedad renal (creatinina, urianálisis y UPC) y la inflamación sistémica (proteinograma). Los cambios en el proteinograma suelen ser evidentes a las 4 semanas, pero puede tardar 90-120 días en
- Estado parasitológico: la efectividad del tratamiento se valora mediante serología o PCR La PCR debe mostrar una clara reducción en las copias de ADN tras 3-6 meses de tratamiento, con ausencia completa a los 6-12 meses. Con la serología se espera una reducción de la titulación, siendo evidente mayoritariamente a los 4-6 meses.
19. Pregunta: ¿Pueden los gatos sufrir leishmaniosis?
Aunque los perros son los huéspedes principales de Leishmania, últimamente la leishmaniosis felina ha ganado atención en áreas endémicas para la leishmaniosis. Aún así, en comparación con la canina, hay aun información limitada sobre el manejo clínico de la leishmaniosis felina.
Se sugiere que los gatos tienen una mejor respuesta inmune contra Leishmania porque la respuesta Th2 juega un rol protector, y porque tienen altos niveles de interferón gamma (papel en el desarrollo de la respuesta Th1). Por lo general, la infección por Leishmania en gatos suele ser más frecuente que la enfermedad asociada. Los gatos que desarrollan enfermedad suelen tener el sistema inmune pobre secundario a otras comorbilidades (por ejemplo, FIV).
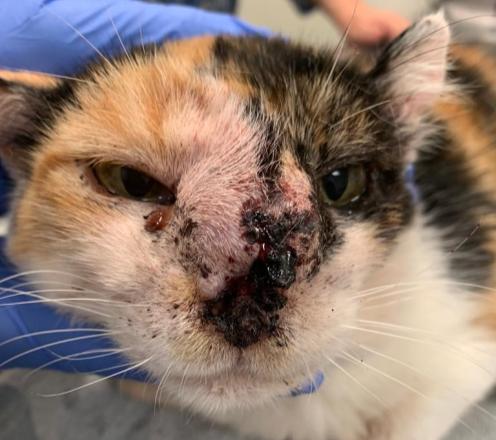
Podemos ver un gato con una dermatitis erosivo-ulcerativa, y otro con una uveítis causada por Leishmania.
Los signos clínicos de la leishmaniosis felina son muy parecidos a los de la leishmaniosis canina, siendo mayoritariamente dermatológicos (69,8 %), sistémicos (55,5 %), oculares (34,9 %), mucocutáneos (28,6 %) y respiratorios (12,7 %). Frecuentemente, los gatos muestran una combinación de signos clínicos, pero otros pueden tener solo un tipo de signo.
Así pues, igual que la leishmaniosis en perros, la leishmaniosis felina debe incluirse en la lista de diagnósticos diferenciales cuando se presentan signos clínicos típicos, también en gatos.
21.
Las alteraciones más frecuentes son hiperproteinemia (40 %) (hipergammaglobulinemia e hipoalbuminemia), anemia (30 %), neutrofilia (18 %), trombocitopenia (15 %), proteinuria (15 %) y azotemia (15 %).
La mejor forma de confirmar la enfermedad es la detección de amastigotes mediante citología y/o histopatología, o la detección de ADN mediante PCR, aunque la sensibilidad de ambas es baja. La serología se usaba como método adicional a los anteriores para dar soporte al diagnóstico y para la monitorización de gatos enfermos; pero cada vez se considera más útil como método diagnóstico inicial, con rangos de titulación amplios (un título serológico ≥1:40 se considera positivo y ≥1:160 indica una mayor correlación con infección activa).
22. Audio:
Sigue formándote en "La leishmaniosis: múltiples caras de una misma enfermedad" de la mano de LETI Pharma

WhatsVet | ¿Cómo puede ser que esta enfermedad afecte a tantos órganos/sistémicas y de maneras tan distintas?
Autoría: Celia van Grieken Ferrer, GV, en proceso de acred. AVEPA Medicina Interna, Servicio Medicina Interna AniCura Glòries Hospital Veterinari y Laura Izquierdo Roberts, LV, MSc, Dipl ECVIM-CA Internal Medicine, Acred AVEPA Medicina Interna, Servicio Medicina Interna AniCura Glòries Hospital Veterinari.
Podcast | 10 audiotips: ¿Pueden la piel y los ojos servir de marcador de enfermedad en la leishmaniosis?
Autoría: Celia van Grieken Ferrer, GV, en proceso de acred. AVEPA Medicina Interna, Servicio Medicina Interna AniCura Glòries Hospital Veterinari y Laura Izquierdo Roberts, LV, MSc, Dipl ECVIM-CA Internal Medicine, Acred AVEPA Medicina Interna, Servicio Medicina Interna AniCura Glòries Hospital Veterinari.